I condilomi anali acuminati, a volte definiti verruche veneree o creste di gallo, sono escrescenze di forma irregolare che interessano la zona intorno all’ano e sono classificati fra le MST (Malattie Sessualmente Trasmesse).
Condilomi
I condilomi anali originano da alcuni ceppi di HPV (Human Papilloma Virus). Questo tipo di virus è molto più diffuso di quanto si pensi. Si trasmette soltanto per via sessuale anche attraverso un rapporto non completo, con un contatto fra cute e cute o fra mucosa e mucosa. Nella maggior parte dei casi, determina infezioni non gravi che possono risolversi naturalmente ma può anche provocare lo sviluppo di lesioni delle mucose, in questo caso la mucosa del canale anale che, se non trattate, possono degenerare in neoplasie maligne. Dal momento che non si può eliminare totalmente il virus con una terapia farmacologica, la prevenzione è assolutamente fondamentale.
La famiglia degli HPV
La famiglia degli HPV è composta da più di 150 virus che presentano un tropismo verso l’epitelio cutaneo o la mucosa. La frequenza dell’infezione da HPV è aumentata negli ultimi 35 anni, e questo può essere attribuito a una diminuzione dell’età del primo contatto sessuale e ad un aumento del numero di partner sessuali.
L’HPV è una delle infezioni genitali più comuni e il rischio di contrarre almeno un’infezione da HPV nelle donne è del 75% durante tutta la vita.
La prevalenza dell’infezione da HPV anale è molto elevata: rappresenta circa il 57% negli uomini sieropositivi che hanno rapporti sessuali con gli uomini; e tra gli uomini sieropositivi il tasso di infezione è circa 60 volte superiore a quello della popolazione maschile generale.
Gli HPV sono divisi in due sottotipi, ad alto e a basso rischio, in base alla loro capacità di incorporare il DNA del virus nel genoma delle cellule ospiti, promuovendo così la capacità delle cellule infette di ottenere una trasformazione tumorale. I sottotipi a basso rischio rimangono separati dal DNA dell’ospite e si replicano separatamente. Al contrario, il coinvolgimento dei sottotipi ad alto rischio con il DNA della cellula ospite può comportare la moltiplicazione incontrollata delle cellule con una probabilità di trasformazione maligna .
Condilomi anali
La stragrande maggioranza (90%) di condilomi anali sono causati da due sottotipi di HPV a basso rischio: 6 e 11. Occasionalmente appaiono in combinazione con i sottotipi 16, 18, 31, 33 e 35, che invece sono più a rischio di precancerosi .
I condilomi anali si sviluppano spesso nelle aree ano-genitali, in genere a una distanza di circa 2-3 mesi dal rapporto sessuale con la persona affetta da HPV. Possono comparire con maggiore probabilità nei soggetti che:
- sono sessualmente attivi in modo precoce e con diversi partner, poiché la via di trasmissione principale è proprio quella sessuale
- soffrono di una condizione cronica di stress fisico o psicologico
- storia di malattie sessualmente trasmesse
- sono immunodepressi, ( ad esempio pazienti diabetici o sieropositivi )
- età precode della prima gravidanza)
- sono tabagisti
Nonostante il rapporto sessuale completo sia la modalità di trasmissione più immediata, questa può verificarsi anche con un contatto meno prolungato, tramite un semplice sfregamento della cute.
La manifestazione clinica dei condilomi è variabile : possono presentarsi come rilevatezze rosee sparse e singole oppure come masse più o meno grandi rosa-biancastre, anche a seconda del tipo di epidermide del soggetto. In alcuni casi, il loro aspetto può essere fungiforme o a forma di cavolfiore.
La zona interessata può essere quella perianale oppure l’estensione dei condilomi può spingersi fino all’interno del canale anale raggiungendo la mucosa rettale. In certi casi, possono manifestarsi anche nella zona dei genitali e perfino all’interno della bocca. Molto spesso i condilomi anali non provocano sintomi particolari e il soggetto può anche non rendersi conto della loro presenza per lungo tempo. In seguito è possibile avvertire prurito, bruciore anale o perianale e la presenza di una tumefazione perianale.
Diagnosi
Per avere una diagnosi è necessario sottoporsi ad una visita proctologica comprensiva di anoscopia per valutare la presenza o meno di lesioni anche all’interno del canale anale. Identificare i condilomi anali in modo tempestivo è molto importante: se non trattati , a distanza di tempo, possono infatti trasformarsi in precancerosi prima e tumori maligni del canale anale poi.
Trattamento dei condilomi anali
I condilomi anali posso essere trattati con diverse opzioni terapeutiche dopo un’attenta analisi del loro numero, della localizzazione e delle dimensioni.
Le terapie a disposizione sono:
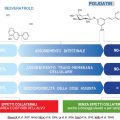
- terapia medica con l’applicazione di creme a base di podofillotossina o imiquimod oppure immunomodulatori in casi ben selezionati
- diatermocoagulazione
- asportazione chirurgica, che nella maggior parte dei casi è la terapia principale che oltretutto permette l’esecuzione di un esame istologico .
Naturalmente, con queste metodiche si ottiene il “controllo” della malattia , mentre l’infezione da HPV va affrontata con strategie specifiche, in particolare la prevenzione.
Essendo questa patologia connessa al Papilloma Virus, il Pap test ( nei pazienti di sesso femminle )e l’HPV Test sono tuttora i migliori strumenti, così come il vaccino a disposizione. Ecco perché è molto utile fare prevenzione rivolgendosi sempre a strutture specializzate basate su un approccio multidisciplinare e su misura per il paziente .
Le precancerosi anali
Come abbiamo visto l’infezione da HPV può essere correlata allo sviluppo di una precancerosi anale ( IN : anal intraepithelial neoplasia ) che costituisce un precursore del carcinoma squamoso dell’ano ( SCC )..
I virus HPV che possono infettare la regione anale sono più di 40 tipi ma solo 20 tipi sono oncogenici in particolare il tipo 16 e 18. L’infezione da HPV è una delle infezioni più diffuse al mondo, secondo l’organizzazione mondiale della sanità si registrano più di 300 milioni di nuovi casi all’anno tra le donne ma anche un’enorme numero di uomini ne risultano infetti.
Fortunatamente solo un piccolo numero di infezioni da HPV con tipi oncogenici persistono nel tempo ed eventualmente evolvono in AIN e successivamente in SCC. Globalmente l’incidenza di infezione da HPV varia da 4.5 a 12.2 per 100 persone all’anno .La prevalenza di ogni grado di AIN tra le persone infette da HPV varia da 0 a 55% a seconda dell’età, dell’orientamento sessuale e dell’ immunosoppressione. In generale i soggetti più a rischio sono uomini sieropositivi che hanno rapporti sessuali con gli uomini, in questi casi la presenza di condilomi è associata più facilmente ad una anormale citologia del canale anale.
Dal punto di vista dell’istologia una AIN può essere suddivisa in LSIL ( low grade squamous intraepithelial lesion ) e HISL ( high grade squamous intraepithelial lesion ).
Diagnosi
La diagnosi di AIN si pone con l’esame clinico completo di esame citologico da Pap test anale e da brushing della lesione e con l’anoscopia ad alta risoluzione che permette di magnificare l’immagine ottenuta con l’anoscopia tradizionale comprensiva di colorazioni vitali con acido acetico e di soluzione di Lugol al 2% ( i condilomi del canale anale e le lesioni AIN non sono recettive al Lugol , quindi l’assenza di colorazione è indicativa di localizzazione endoanale di HPV e AIN ). Le lesioni sospette possono infine essere biopsiate e sottoposte ad esame istologico per avere la conferma della diagnosi.
Trattamento
Il trattamento dell’AIN varia a seconda dell’estensione e dell’esame istologico e comprende ( come per i condilomi ) il trattamento topico con Imiquimod , 5-fluorouracile, cidofovir, terapia fotodinamica, questi trattamenti sono riservati in casi iniziali ed isolati.
In casi un poco più estesi è proponibile una terapia ablativa mediante elettrocauterizzazione, coagulazione ad infrarossi o laserterapia .
Nei casi più gravi si rende necessaria un’ampia escissione locale anche se questa metodica non è ben tollerata dai pazienti , può dare complicanze come stenosi del canale anale ed incontinenza fecale e non è scevra da recidive.
La vaccinazione Hpv è in grado di prevenire lo sviluppo di precancerosi anali sia in maschi che femmine meglio se praticata prima che i soggetti iniziano l’attività sessuale, è ancora oggetto di dibattito se tale vaccinazione è in grado di prevenire le recidive.
Dr. Corrado Bottini –Chirurgia Generale, Chirurgia d’Urgenza e Pronto Soccorso, Coloproctologia
SI PREGA DI INDICARE IL PROPRIO NOME E QUELLO DEL DESTINARIO DELLA RICHIESTA.
Le richieste saranno inoltrate al medico o professionista sanitario il quale risponderà direttamente. DossierSalute.com non è responsabile di tardive o mancate risposte.