Cosa sono i diverticoli, quali sono i sintomi ad essi correlati , come si effettua la diagnosi ed in cosa consistono cura ed intervento chirurgico.
La diverticolosi
La diverticolosi del colon è una patologia comune che interessa circa il 50% della popolazione tra i 60 e gli 80 anni e quasi tutti al di sopra di tale età, ma non è infrequente anche nei più giovani.
La malattia diverticolare comporta circa 300.000 ospedalizzazioni all’anno negli Stati Uniti. Questa malattia è la terza malattia gastrointestinale più comune che richiede il ricovero in ospedale e costituisce l’indicazione principale per la resezione del colon in elezione
In genere, solo il 20% delle persone portatrici di diverticoli manifesta sintomi e solo il 10-15% sviluppa la malattia diverticolare o diverticolite; di questi, il 2% necessita di uno o più ricoveri, e lo 0,5% richiede un intervento chirurgico.
Sebbene le percentuali siano apparentemente modeste, si tratta comunque di cifre di tutto rispetto dato che in realtà, considerando la grossa incidenza della malattia, si parla di milioni di persone.
La diverticolite del colon è quindi una patologia ad altissimo impatto sociale.
Ma cosa sono i diverticoli?
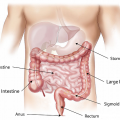
I diverticoli possono definirsi erniazioni sacciformi che interessano la mucosa e la sottomucosa della parete dell’intestino e che si localizzano più frequentemente nel colon sinistro ed in particolare nel colon sigmoideo.
Il numero dei diverticoli può variare a seconda dei casi da pochi sino a centinaia ma è bene precisare che la loro presenza, indipendentemente dal numero, non comporta necessariamente l’insorgenza della malattia diverticolare, intesa come complicanza della diverticolosi e che si manifesta con sintomi abbastanza specifici.
Per quale motivo si manifesta la malattia diverticolare?
I diverticoli sembrano essere causati dal cedimento delle pareti del colon, causato da un aumento della pressione sulle stesse dovuto a sua volta ad un colon contenente una scarsa quantità di residuo fecale a causa di una dieta povera di scorie
Nello stadio iniziale, il diverticolo del colon può regredire, ma in un terzo dei casi il numero dei diverticoli e l’estensione al colon è destinato ad aumentare nel tempo.
La malattia diverticolare è presente in particolare nel mondo occidentale per uno stile di vita che favorisce la sedentarietà e segue una dieta povera di scorie. La prima terapia è quindi un buon apporto in frutta e verdura con almeno un litro e mezzo d’acqua al giorno. Possono essere utili integrazioni con prodotti a base di crusca
Una dieta povera di fibre, tipica delle popolazioni occidentali, può spiegare l’aumento progressivo della diverticolosi e delle sue forme complicate in queste popolazioni.
Prova ne è che nelle popolazioni meno sviluppate economicamente, che solitamente assumono una dieta più ricca di scorie, i casi descritti di questa malattia sono nettamente inferiori.
Probabilmente, l’insufficiente apporto di fibre nella dieta comporta una variazione della flora batterica. Ciò favorisce l’aumento della pressione nella parete del viscere intestinale, una locale diminuzione delle risposte immunitarie e quindi la formazione dei diverticoli
L’attività fisica regolare sembra svolgere un ruolo di prevenzione così come l’assunzione cronica di farmaci tipo calcio-antagonisti per la cura di altre patologie, tipo l’ipertensione arteriosa.
Al contrario, l’assunzione cronica di farmaci antiinfiammatori ed analgesici oppioidi sembra favorire l’insorgenza di complicanze diverticolitiche.
I sintomi e la diagnosi della malattia diverticolare del colon
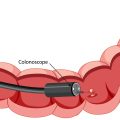
La presenza di diverticoli nell’intestino spesso non dà alcun sintomo particolare e la maggior parte delle persone se ne accorge solo in seguito ad esami (colonscopia o clisma condotti per altre ragioni.
L’evoluzione clinica sfavorevole della diverticolosi si verifica allorché, all’interno dei diverticoli, si sviluppa un’infiammazione:in questo caso si parla di diverticolite.
In questo caso, i sintomi sono chiari con febbre, dolore localizzato quasi sempre nei quadranti sinistri dell’addome associato a vomito ed a diarrea o stipsi serrata. Il rischio che i diverticoli si infiammino evolvendosi in diverticolite fortunatamente è abbastanza basso.
Se compaiono i sintomi di una diverticolite, è indispensabile una vista specialistica urgente che individuerà la scelta della terapia più idonea. Spesso, un attacco di diverticolite regredisce con terapia antibiotica e riposo intestinale; frequentemente resta un episodio isolato, se vengono presi gli accorgimenti dietetico-comportamentali adatti al caso ( ad esempio eliminare le sostanze che possono irritare il colon come pomodori, fichi, legumi, uva, frutta secca, cibi grassi e spezie, aggiungendo invece più fibre in maniera equilibrata.
Ai fini della prevenzione regolamentare il proprio stile di vita è fondamentale, seguendo delle regole basilari quali:
- bere acqua in giuste quantità giornaliere (almeno 2 litri al dì)
- eliminare il fumo di sigaretta
- limitare caffeina, teina, bevande gassate
Se episodi acuti si ripetono, il paziente deve discutere con lo specialista dell’eventuale necessità di intervento chirurgico preventivo che serva ad evitare l’insorgenza di una complicanza grave.
Nei casi più severi si rende necessaria l’ospedalizzazione per monitorare l’evoluzione clinica mediante l’esecuzione di esami ematici e diagnostici specifici, (tac addome con mezzo di contrasto). In questi casi, si renderà necessario il digiuno assoluto, l’infusione endovena di liquidi ed una terapia antibiotica endovena.
La diverticolite acuta può a sua volta dare complicanze anche severe, in particolare la perforazione intestinale, la stenosi del colon e l’emorragia.
Quando è necessario l’intervento chirurgico ?
L’indicazione all’intervento chirurgico può essere programmata qualora si decida di intervenire in base alla ripetizione frequente degli episodi, malgrado la terapia medica, oppure in urgenza, qualora subentrino acutamente una delle complicanze sopradescritte.
I tipi di interventi previsti riguardano la resezione del tratto intestinale interessato seguita sia da ricongiunzione diretta del tratto intestinale sano, oppure la resezione del tratto intestinale con deviazione provvisoria delle feci (stomia), che andrà mantenuta per almeno 180 giorni.
La scelta di un tipo di procedura rispetto ad un’altra dipenderà se gli interventi siano stati programmati in elezione oppure in urgenza.
Nel primo caso, è possibile la ricongiunzione diretta intestinale senza stomia di protezione; nel secondo non è proponibile evitare la stomia, il più delle volte provvisoria, perché la situazione di urgenza come la peritonite, impedisce la tenuta delle suture intestinali e quindi si verificherebbe ulteriore contaminazione batterica del cavo addominale.
Negli ultimi anni la chirurgia laparoscopica ha sostituito progressivamente l’approccio alla chirurgia aperta specialmente nelle situazioni in cui l’intervento viene effettuato in elezione.
Dr. Corrado Bottini –Chirurgia Generale, Chirurgia d’Urgenza e Pronto Soccorso, Coloproctologia
SI PREGA DI INDICARE IL PROPRIO NOME E QUELLO DEL DESTINARIO DELLA RICHIESTA.
Le richieste saranno inoltrate al medico o professionista sanitario il quale risponderà direttamente. DossierSalute.com non è responsabile di tardive o mancate risposte.