L’incontinenza fecale viene definita come involontaria o inappropriata perdita di feci solide, liquide o di gas. Tale condizione può presentarsi come perdita involontaria di materiale fecale o incapacità di ritardare l’evacuazione fino al momento e alla sede più idonei (evacuazione urgente).
L’incontinenza fecale non è una patologia, ma un sintomo, pertanto devono essere ricercate le cause che l’hanno determinata.
Epidemiologia
Non esistono dati certi sulla prevalenza dell’incontinenza fecale nella popolazione generale: si stima che sia presente tra l’1 e il 10 % della popolazione adulta, specie con una età superiore ai 65 anni.
In Italia, si stima che ne sia affetto circa il 2% della popolazione con percentuali significativamente più alte tra gli anziani e i soggetti ricoverati presso strutture di lungodegenza (dove può arrivare fino al 54 % dei pazienti ricoverati).
Cause
Le cause di incontinenza fecale sono molteplici e possono essere così riassunte:
– alterazione qualitativa e quantitativa delle feci (diarrea),
– fecaloma (alterata sensibilità rettale),
– prolasso rettale,
– alterazione del volume dell’ampolla rettale che costituisce il naturale serbatoio (neoplasie pelviche, del retto o dell’ano, e malformazioni congenite, come agenesia o ectopia dell’orifizio anale o ano imperforato).
– lesione diretta dei muscoli sfinteriali preposti a trattenere le feci:
- lesioni iatrogene per interventi ostetrici o postpartum,
- lesioni iatrogene dovute a precedenti interventi chirurgici proctologici (fistulectomia e divulsione anale, emorroidectomia, sfinterotomia o escissione di ragade anale, resezione anteriore del retto
– lesioni anatomiche e/o funzionali delle strutture nervose preposte al controllo dei muscoli sfinteriali:
- neuropatia del nervo pudendo con o senza sindrome del perineo discendente,
- incontinenza fecale idiopatica,
- lesioni spinali,
- lesioni cerebrali,
- diabete.
Diagnosi
La diagnosi di incontinenza fecale si esegue attraverso l’esame obiettivo, composto da quattro momenti, e diversi esami specialistici. Una volta diagnosticata, può essere valutato il grado di incontinenza. Vediamo nel dettaglio.
Esame obiettivo
- ispezione della regione ano-perineale (coesistenza di altra patologia ano-rettale, esiti cicatriziali di pregressi interventi chirurgici),
- esplorazione digitale (valutazione del tono sfinteriale),
- ponzamento (prolasso rettale o discesa del pavimento pelvico),
- stimolazione dolorosa(valutazione dell’arco riflesso spinale e del nervo pudendo).
Esami specialistici
- pancolonscopia (per escludere patologie maggiori),
- ecografia endoanale (valutazione di eventuale danno anatomico degli sfinteri anali),
- manometria ano-rettale (valutazione delle pressioni esercitate dagli sfinteri anali e valutazione del riflesso inibitorio retto anale – assente in alcune patologie come il morbo di Hirshprung),
- elettromiografia (in particolare con valutazione di eventuale neuropatia del nervo pudendo).
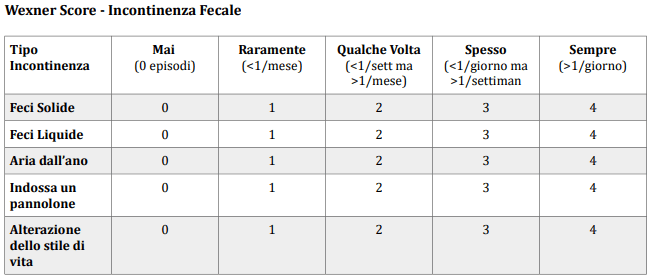
Esistono, inoltre, vari sistemi di score per la valutazione del grado di incontinenza; più semplicemente essa può essere così suddivisa:
- perdita di feci solide, liquide e di gas,
- perdita di feci liquide e di gas,
- perdita di gas,
- semplice imbrattamento degli indumenti intimi (soiling).
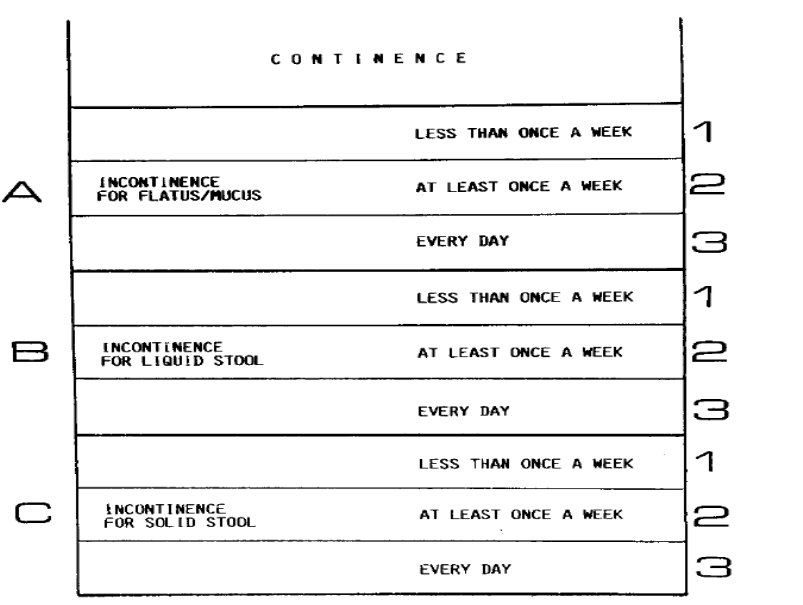
Tra i più utilizzati sistemi di classificazione e score dell’incontinenza fecale ricordiamo inoltre lo score di Wexner (vedi fig.1) e lo score di Pescatori (vedi fig.2)
Costi dell’Incontinenza fecale
L’Incontinenza fecale rappresenta un importante problema sociale e, per comprensibili ragioni, il sintomo spesso è tenuto nascosto. Molti pazienti trovano imbarazzante ammettere di soffrire di tale sintomo e non ne parlano con famigliari o amici né tantomeno con il medico curante. Per questo motivo i costi economici e sociali non sono facilmente quantificabili.
Comunque, basti pensare che negli Stati Uniti nel 1998 sono stati spesi 400 milioni di dollari per l’acquisto di pannoloni assorbenti e vengono spesi circa 32 miliardi di dollari all’anno per la gestione dell’incontinenza fecale.
Terapia
La terapia dell’incontinenza fecale può essere medica, riabilitativa o chirurgica.
Terapia medica
E’ prescritta una dieta tendente a solidificare le feci, accompagnata da antidiarroici, clisteri evacuativi per mantenere vuota l’ampolla.
Terapia riabilitativa
L’iter riabilitativo consiste principalmente di tre tecniche:
- fisiokinesiterapia (esercizi volti al rinforzo della muscolatura del pavimento pelvico e dell’apparato sfinteriale),
- biofeedback (tecnica comportamentale che fa riacquisire consapevolezza di funzioni fisiologiche),
- elettrostimolazione (applicazione di stimoli elettrici a nervi o muscoli allo scopo di determinare movimenti funzionalmente efficaci).
Inoltre, possono essere incluse:
- la stimolazione percutanea del nervo tibiale che, pur avendo ottenuto buoni risultati negli studi preliminari, necessita ancora di conferme;
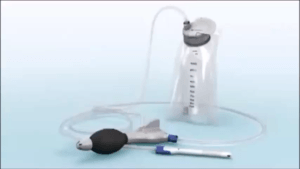
- la pratica dell’irrigazione transanale (vedi fig 3), ovverossia l’utilizzo domiciliare di un particolare strumento atto a facilitare lo svuotamento del colon sinistro, garantendo quindi un certo numero di ore con assenza di evacuazioni.
Terapia chirurgica
Se il trattamento medico –riabilitativo dovesse fallire, in casi selezionati è possibile proporre un trattamento chirurgico con le seguenti opzioni:
- Sfinteroplastica: consiste nella riparazione dello sfintere laddove sia presente una lesione traumatica o iatrogena dei muscoli.
- Neuromodulazione sacrale: consiste nell’impianto di un generatore di impulsi elettrici (pace-maker) che stimola una radice sacrale, di solito S3, in grado di regolare la contrattilità muscolare degli sfinteri e la sensibilità. E’ solitamente indicata in pazienti accuratamente selezionati in cui non sia presente un difetto strutturale degli sfinteri (vedi fig.4)
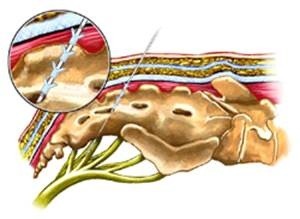
Fig. 4 Impianto di catetere per neuromodulazione sacrale (schema) - Gracileplastica: l’apparato sfinterico non più funzionante viene sostituito con un muscolo motorio della coscia (muscolo gracile) collegato ad un elettrostimolatore. Si tratta di una procedura tecnicamente complessa da eseguirsi in casi gravi accuratamente selezionati.
- In caso di incontinenze minori è possibile eseguire iniezioni di materiale biocompatibile nel canale anale con lo scopo di incrementarne la resistenza al passaggio dell’aria e delle feci (bulking agents)
- Una tecnica di recente introduzione, che deve essere confermata mediante l’utilizzo in un ampio numero di pazienti e con un sufficiente periodo di follow up, è l’iniezione in sede perianale di cellule mesenchimali di derivazione adiposa prelevate dal tessuto adiposo dell’addome. Il tessuto adiposo prelevato viene quindi processato attraverso uno speciale dispositivo che lo lava utilizzando una soluzione fisiologica sterile e lo micro-frammenta riducendolo in piccoli ammassi, mantenendo invariate le sue proprietà benefiche e strutturali con elevate proprietà di rigenerazione e di riparazione (medicina rigenerativa).
- Infine, nei casi più gravi e quando sono falliti tutti gli altri trattamenti, si può considerare l’indicazione al confezionamento di un ano artificiale (colostomia, vedi fig 5).
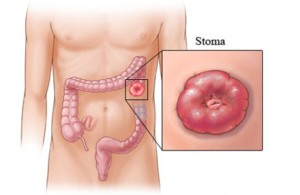
Fig. 5 Colostomia terminale sinistra (schema)
Bibliografia
- Pretlove SJ, Radley S, Toozs-Hobson PM, Thompson PJ, Coomarasamy A, Khan KS. Prevalence of anal incontinence according to age and gender: a systematic review and meta-regression analysis.Int Urogynecol J Pelvic Floor Dysfunct. 2006;17(4):407-17
- Yates A.Faecal incontinence: a joint approach to guideline development. Nurs Times. 2011;107(12):12-4.
- Abrams P, Andersson KE, Birder L, et Al. Fourth International Consultation on Incontinence Recommendations of the International Scientific Committee: Evaluation and treatment of urinary incontinence, pelvic organ prolapse, and fecal incontinence. Neurourol Urodyn. 2010;29(1):213-40.
- Norton C, Cody JD, Hosker G. Biofeedback and/or sphincter exercises for the treatment of faecal incontinence in adults. Cochrane Database Syst Rev. 2006 Jul 19;3:CD002111.
- Norton C. Behavioral management of fecal incontinence in adults. Gastroenterology. 2004 Jan;126(1 Suppl 1):S64-70.
- Mowatt G, Glazener C, Jarrett M. Sacral nerve stimulation for faecal incontinence and constipation in adults. Cochrane Database Syst Rev. 2007 Jul 18;(3):CD004464.
- Brown SR, Wadhawan H, Nelson RL. Surgery for faecal incontinence in adults. Cochrane Database Syst Rev. 2010 Sep 8;(9):CD001757.
- Cotterill N, Madersbacher H, Wyndaele JJ, Apostolidis A, Drake MJ, Gajewski J, Heesakkers J, Panicker J, Radziszewski P, Sakakibara R, Sievert KD, Hamid R, Kessler TM, Emmanuel A.Neurogenic bowel dysfunction: Clinical management recommendations of the Neurologic Incontinence Committee of the Fifth International Consultation on Incontinence 2013.Neurourol Urodyn 2018 ;37:46-53.
- NICE clinical guidelines. Surgery for faecal incontinence. 2007
- Pucciani F, Altomare DF, Dodi G, Falletto E, Frasson A, Giani I, Martellucci J, Naldini G, Piloni V, Sciaudone G.Diagnosis and treatment of faecal incontinence: Consensus statement of the Italian Society of Colorectal Surgery and the Italian Association of Hospital Gastroenterologists. Dig Liver Dis. 2015 ;47:628-45.
- Paquette IM, Varma MG, Kaiser AM, Steele SR, Rafferty JF. Clinical Practice Guideline for the Treatment of Fecal Incontinence (The American Society of Colon and Rectal Surgeons. Dis Colon Rectum. 2015 ;58:623-36.
- Jorge JM, Wexner SD . Etiology and management of fecal incontinence. Dis Colon Rectum 1993 ;36:77–97
- Pescatori M. , Anastasio G.,Bottini C.,Mentasti A. New grading and scoring for anal incontinence. Dis Colon Rectum. 1992; 35:482-487
- Martellucci J, Sturiale A, Bergamini C, Boni L, Cianchi F, Coratti A, Valeri A. Role of transanal irrigation in the treatment of anterior resection syndrome.Tech Coloproctol. 2018 ;22:519-527
- Ledda M , Lisi A , Giori Stemm Cells .In: Mongardini M Gioffre’ M. Management of Fecal incontinence. Springer ed,2016:133-162.











